Les troubles de l’oralité chez l’enfant ont été largement abordés lors des JFN 2022. Retour sur trois conférences examinant les facteurs liés au développement de ces troubles, le cas spécifique de l’ARFID et enfin le lien entre l’exploration orale des objets chez le jeune enfant et les difficultés alimentaires.
Les facteurs liés au développement des troubles de l’oralité
Les comportements alimentaires évoluent très rapidement au cours de la période postnatale et durant les premières années de la vie. Dre Pascale Fichaux-Bourin (Hôpitaux de Toulouse, Toulouse) fait le point sur les facteurs susceptibles de mener à des troubles de l’oralité.
Elle propose une classification de ces facteurs en 4 catégories :
- Les facteurs liés à l’évolution organique. Toute atteinte neurologique (centrale ou périphérique), neuromusculaire ou anatomique (de la bouche au tube digestif) empêchant d’avoir un bon tonus et une bonne force motrice peut être néfaste à la construction du comportement alimentaire.
- Les facteurs liés à la maturation psychoaffective. Pascale Fichaux-Bourin souligne l’importance de la bonne mise en place des liens d’attachement ainsi que de l’acquisition de l’autonomie et du schéma corporel. Des troubles du lien précoce, consécutifs par exemple à une dépression post-partum, à des psychopathologies surtout maternelles ou encore à des attitudes parentales inadaptées (parents qui ne reconnaissent pas les signaux de faim et de satiété, parents qui ne changent pas les textures alimentaires ou qui ne fournissent pas suffisamment de calories), peuvent avoir des conséquences délétères sur le comportement alimentaire de l’enfant.
- Les expériences positives ou négatives de l’enfant : sensations agréables, découvertes de nouveaux goûts pendant la période de néophilie alimentaire ou au contraire vécu postnatal difficile en réanimation avec des aspirations répétées, des sondes gastriques ou encore des intubations.
- Les facteurs liés à la diversification alimentaire : importance de la quantité croissante des prises de lait puis de l’évolution progressive des consistances et de la variété.
Pascale Fichaux-Bourin insiste sur le fait que le comportement alimentaire est une co-construction entre les parents et leur enfant dans laquelle entrent en jeu le style éducatif des parents, le tempérament de l’enfant ou encore le modèle social et les modes en termes de croyances et pratiques alimentaires.
Le trouble alimentaire pédiatrique se définit par une consommation ne permettant pas une croissance et un développement harmonieux de l’enfant. Il peut toucher la quantité et/ou la qualité des aliments ingérés. Le trouble peut être isolé et nécessitant une évaluation médicale pédiatrique, une évaluation de la déglutition ou encore une évaluation psychologique. Il peut être aussi associé à un contexte génétique particulier. Le cas spécifique du trouble dysphagique fait référence à un trouble du temps oral (initiation, préparation du bolus alimentaire et propulsion), du temps pharyngé (synchronisation, propulsion, protection des voies aériennes) ou du temps œsophagien (relaxation des sphincters et motilité).
En conclusion, Pascale Fichaux-Bourin met en avant l’importance, au moment du diagnostic d’un trouble alimentaire chez un enfant, de reconnaître l’origine de la problématique. La question clé à se poser est la suivante : « est-ce un trouble du pouvoir-faire (impossibilité, en cas de malformation ou de pathologie systémique par exemple), du savoir-faire (incompétence, en cas de trouble de la maturation par exemple) ou du vouloir-faire (refus, en cas de pathologie psychiatrique par exemple) ? ».
ARFID et risques nutritionnels
Le trouble d’alimentation sélective et/ou d’évitement (ARFID : Avoidant/Restrictive Food Intake Disorder) est un trouble du comportement alimentaire qui a été inclus dans le DSM-5 (Manuel diagnostique et statistique des troubles mentaux – 5e édition) en 2013. Dr François Feillet présente l’état des connaissances scientifiques concernant ce trouble alimentaire.
Il rappelle tout d’abord la définition de l’ARFID. Il s’agit d’un désordre alimentaire qui se manifeste par une incapacité persistante à atteindre les besoins nutritionnels et/ou énergétiques appropriés, associée à une perte de poids significative ou un déficit nutritionnel significatif ou la nécessité de suppléments nutritionnels. L’ARFID n’est expliqué ni par une indisponibilité des aliments ou par des habitudes culturelles, ni par une pathologie concomitante. Enfin, François Feillet insiste sur le fait que l’ARFID est complètement différent de l’anorexie ou de la boulimie ; il n’est en effet pas associé à une perturbation de l’image du corps.
L’apparition d’un ARFID chez un enfant est le plus souvent liée :
- soit à une hypersensibilité sensorielle ;
- soit à une expérience traumatisante ayant entraîné une préoccupation concernant les conséquences aversives associée à une prise de nourriture (étouffement ou vomissements) ;
- soit à manque d’intérêt manifeste pour la nourriture.
Très peu d’articles scientifiques examinent les conséquences nutritionnelles de l’ARFID. François Feillet évoque, chez les enfants présentant un ARFID, des densités minérales osseuses plutôt basses, des anémies fréquentes, des déficits en zinc ou en sélénium liés à un faible apport en protéines animales, des déficits en fibres et des taux très bas de vitamine C associés à une maigre consommation de légumes et de fruits. Enfin, si l’apport en corps gras semble suffisant quantitativement, la qualité des graisses ingérées est souvent très médiocre.
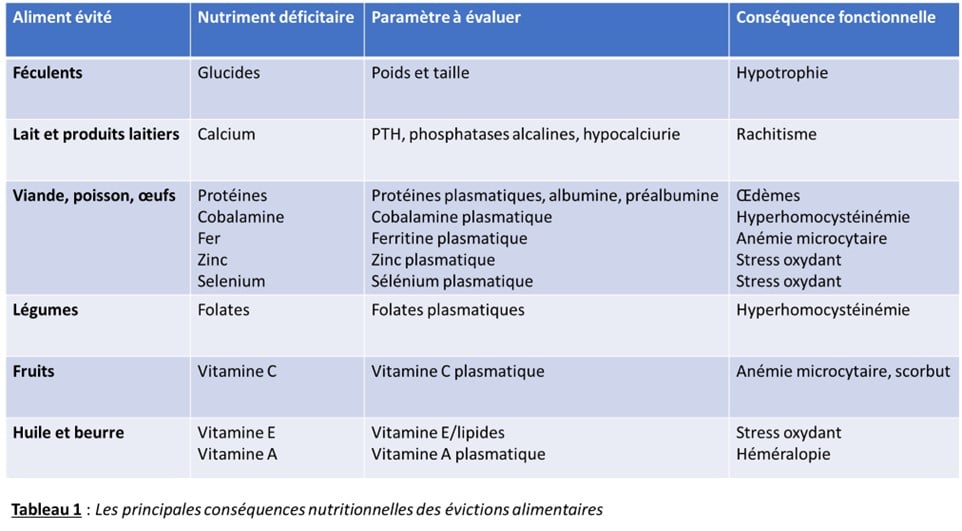
François Feillet insiste sur l’importance du dépistage précoce de l’ARFID. Il préconise, en particulier, la réalisation d’une enquête alimentaire rapide à chaque consultation pédiatrique, afin de ne pas passer à côté d’un évitement d’une ou plusieurs catégories alimentaires. Il pointe aussi la nécessité de réaliser un certain nombre de dosages biologiques en fonction des catégories alimentaires évitées (cf. tableau 1). Les données biologiques obtenues peuvent aussi permettre de faire prendre conscience aux parents de l’existence d’un vrai problème, car les parents peuvent parfois être dans un certain déni vis-à-vis de cette problématique.
Pour conclure, François Feillet tient à mettre en avant le rôle que peuvent jouer les parents dans la guérison et l’importance de mettre en place une structure bienfaisante pour l’enfant, teintée d’une juste autorité parentale. En effet, il souligne que le style parental permissif (souvent lié à un excès d’accommodation parentale) est le facteur le plus corrélé avec les difficultés alimentaires chez l’enfant. François Feillet précise que, si le médecin peut incarner de façon temporaire une certaine autorité, les parents doivent rapidement prendre le relais et trouver leur propre équilibre, entre style permissif et style autoritaire.
Exploration orale des objets et difficultés alimentaires
Les premières coordinations main-bouche débutent in utero et se poursuivent après la naissance. Elles permettent progressivement au jeune enfant de porter les objets à la bouche et contribuent ainsi à l’investissement de la sphère orale. L’exploration orale des objets, tout comme la mise en bouche des aliments, sont à l’origine d’expériences sensorielles riches. Dr Marc Bellaïche (Hôpital Robert-Debré, Paris) présente une étude, réalisée en milieu hospitalier au sein du département de pédiatrie, ayant pour objectif d’examiner si le fait de porter les objets à la bouche pourrait constituer un prérequis nécessaire au bon développement de l’oralité alimentaire. Dans cette étude cas-témoins, 244 enfants âgés de 1 à 6 ans (cas) pour lesquels les parents ont rapporté des difficultés de diversification et présentant des difficultés alimentaires vis-à-vis de la sélectivité des aliments et/ou de la sélectivité des morceaux ont été comparés, à 109 enfants (témoins) sans difficulté alimentaire.
Les résultats mettent en évidence une différence hautement significative entre le groupe des cas et le groupe des témoins. Si seulement 5,6 % des enfants témoins, sans difficulté de sélectivité alimentaire, présentent un défaut d’acquisition de l’exploration orale des objets, ils sont 67,1 % dans le groupe des cas, avec difficulté de sélectivité alimentaire (P < 0,001).
Les données montrent également, chez les enfants inclus dans le groupe des cas, une irritabilité sensorielle significativement supérieure à celle du groupe témoin, que cette irritabilité soit visuelle (18,8 vs 1,8 %, P < 0,001), olfactive (32,2 vs 2,7 %, P < 0,001) ou tactile (66,8 vs 5,5 %, P < 0,001). Cette irritabilité sensorielle peut se manifester par un refus du contact tactile (bain, massage, crème ; 64 vs 10 %, P < 0,001), par des difficultés à se brosser les dents (81 vs 14 %, P < 0,001) ou encore par le fait de toujours s’essuyer les mains au contact d’aliments ou de certaines textures (79 vs 25 %, P < 0,001).
Enfin, Marc Bellaïche met en avant le fait que, si 91,6 % des enfants du groupe témoin ont acquis la marche à 4 pattes à l’âge de 12 mois, ils sont seulement 31,9 % dans le groupe des cas (P < 0,001).
En conclusion, cette étude suggère que l’exploration orale des objets pourrait être un préambule nécessaire à la bonne gestion d’une alimentation diversifiée. Un défaut d’acquisition de l’exploration orale des objets pourrait s’expliquer, en partie, par une irritabilité sensorielle exacerbée qui se manifesterait aussi par un défaut de la marche à 4 pattes (car cette dernière implique une exploration du sol avec les mains). Ces données soulignent l’importance du développement neurosensoriel dans la construction du comportement alimentaire. Marc Bellaïche conseille de favoriser le plus possible la stimulation sensorielle chez les jeunes enfants : un enfant âgé de 8 à 10 mois qui attrape des objets sans les mettre à la bouche devrait être sollicité de manière récurrente par ses parents pour contribuer à prévenir l’apparition de difficultés alimentaires au moment de la diversification.
